
看護師の皆さんこんにちは。
メディカル調査員の中根です。
みなさんはインシデント経験ありますか?
看護師なら誰もが1度は経験があると思います。
その不安や恐怖は、看護の仕事をする以上、切っても切れないもの。
そこで今回は「医療ミス事例」「インシデント事例」「医療ミス&インシデントに関する様々なデータ」をお伝えしたいと思います。
医療ミス事例集
誤薬投与により患者死亡
1999年2月 都立病院
事故の経緯
看護師Aさんが、薬剤の入った二本の注射器を用意して同じ場所に置いてしまう。
Aさんは注射器にマジックで書かれた「ヘパ生」の記載を見落とし、それを消毒液と思い込んで「消毒液」のラベルを貼ってしまう。
抗生剤の点滴後にヘパリン生食を注射する必要がある患者のもとへ、Aさんは中身の記載がない消毒液の入った注射器を運ぶ。
点滴終了の連絡を受け、看護師Bさんが患者のもとへ行き、消毒液の入った注射器をヘパリン生食だと思い込んで投与。
事故の結果
その後患者の容態が急変し、医師の指示で処置を行うが死亡。
Aさんは禁固1年(失効猶予3年)。
Bさんは禁固8ヶ月(失効猶予3年)の判決がくだされた。
事故の原因
看護師の確認不足。
誤嚥窒息で意識不明になりその後患者死亡
2004年1月 県立消化器医療センター
事故の経緯
入院前から長期に渡って食欲低下の状態にあった患者に希望を聞き、 食欲増進とカロリー確保のためにおにぎりの提供を開始。
この患者は食事の際には必ず入れ歯を装着するようことと、誤嚥の危険が大きいことが看護日誌で申し送りされていた。
しかし、入れ歯が合っておらず、患者が度々痛がることから、入れ歯をしないで食事をすることもあった。
その日も看護師Cさんが入れ歯を装着しようとするが、患者が痛いからといって拒否。
おにぎりを置いて別の患者の看護のために離れている間に、おにぎりを気管に詰まらせて窒息。
事故の結果
患者は心肺停止となるが、蘇生処置がされて30分後には心拍は再開する。
しかしそのまま意識が戻らず、9ヶ月後に呼吸不全で死亡。
見守り義務を怠ったとして、病院の過失を裁判所が判断。
合計1970万3853円の支払いを命じる。
事故の原因
看護師の見守り不足。
ベッドから転落し四ヶ月後に患者死亡

1989年10月 大学病院小児科
事故の経緯
3歳半の患者を担当していた看護師Dさん。
この患者に頼まれてベッド上で本を読んでいたが、隣室の患者の処置を行うため、安全柵を中段まで引き上げた状態で部屋を出た。
その後すぐ安全柵が落下し、この患者が床に横たわって泣いているのが発見される。
事故の結果
発見直後に診察を行った際は、外傷もなくレントゲン撮影にも異常は見られなかった。
しかし病室に戻ってから容態が悪化し意識不明に。
そのまま意識が戻らず、四ヶ月後に脳死→腎不全→心不全で死亡。
注意義務を怠ったとして、病院の過失を裁判所が判断。
病院とDさんに対して、連帯して合計550万円の支払いを命じる。
事故の原因
看護師の安全柵確認不足。
インスリン過剰投与後、患者死亡
2016年9月 国立病院
事故の経緯
糖尿病の治療のために入院していた患者に、看護師Eさんが本来投与すべき量の10倍のインスリンを点滴。
事故の結果
インスリンの過剰投与により心肺停止状態で発見され死亡が確認された。
事故の原因
看護師の知識不足・確認不足
アラーム看過により意識不明、翌年患者死亡
2007年5月 私立病院
事故の経緯
事故当時、患者は気管切開してカニューレから呼吸をしている状態だった。
そのため、看護師の判断で心電図・心拍数・呼吸数が表示されるモニターを装着しており、心拍数が70以下になったらアラームが鳴るように設定されていた。
患者の心拍数が70を下回ったタイミングで、モニターのアラームが鳴ったが、夜勤の担当看護師三名はそれに気付かなかった。
アラームが鳴り始めてから10分以上が経過した頃、様子を見に来た看護師Fさんが患者のカニューレが抜けかけているのを発見。
その時点で心拍数は20前後で、心臓マッサージと人工呼吸を行い蘇生した。
事故の結果
この事故によって低酸素脳症から植物状態となり、翌年敗血症と重症肺炎により死亡。
事故の原因
看護師の確認不足
誤薬注射により患者死亡
1951年8月 国立病院
事故の経緯
麻酔用の劇薬が入った容器を、事務員がブドウ糖注射液と間違えて看護師Gさんに渡す。
Gさんは容器の記載を確認し、中身が麻酔用の劇薬であることに気付いたため、処置台の隅に区別して置いた。
看護師Hさんは、処置台に置かれたこの劇薬を、容器の形状からブドウ糖注射液と判断。
医師から指示のあった患者に対して、他の事情を知らない看護師とともに注射。
事故の結果
注射してすぐ、患者はヌペルカイン中毒によって死亡。
Hさんに対して禁固10ヶ月(執行猶予2年)の判決がくだされた。
事故の原因
看護師の確認不足。
人工呼吸器のチューブを誤って切断、その後患者死亡

2012年8月 市立病院
事故の経緯
甲状腺の病気で心肺停止状態から低酸素脳症で意識の回復がなく、多臓器不全を伴って入院している患者。
看護師Iさんが患者の口に差し込まれたチューブを固定するテープを張り替えようとした時、誤ってチューブの一部をはさみで切断してしまう。
事故の結果
患者は一度は回復したが意識の回復は見られず、その後多臓器不全で死亡。
病院側がミスをみとめ300万円を支払うことで示談
事故の原因
看護師の不注意。
事故の原因は看護師の確認不足や不注意、うっかりミスによるものばかり。
皆さんも、事故に至らなくても、ヒヤッとした経験ありますよね?
小さなミスから、大きな事故につながる可能性がある。
それが再認識できたと思います。
次は、小さなミス「インシデント」の事例です。
インシデント事例集

薬剤間違い
- 内服薬の渡し間違い。気付いた時に本当にゾッとする。
- 書類の入れ間違いから誤薬投与。確認不足は本当に笑えない。
- 違う名前だけど名字が似てる患者の薬を間違えた。
治療・処置
- 指示の見落としをすることがたまにあって青くなる。
- 血糖コントロールで入院されてる患者さんなのに、血糖値測定忘れ…。
- 急速滴下とか採血時間の間違いとか。
- チューブの接続がゆるくて栄養材だだもれ。インスリン注射の対象者で結果低血糖…。
不注意・知識不足
- 食前薬は忘れやすい。
- 内服時間の間違い。
- 点滴ルートに腕ひっかけて事故抜去。
- 閉塞アラームの点滴なのにクレンメ閉じずに輸液ポンプ開けてしまった。
- 尿量測定してる患者の廃液回収忘れ。
- 検体が入ってる瓶に、間違えて新しい患者の検体を入れてしまった…。
データで見る医療ミス&インシデント
医療ミスとインシデントに関するデータを集めました。
順番にみていきましょう。
医療事故&インシデントの当事者の職種
下のグラフは、当事者となった職種の割合を表しています。
その他の職種には、医師、薬剤師、検査技師、理学療法士、看護助手が含まれます。
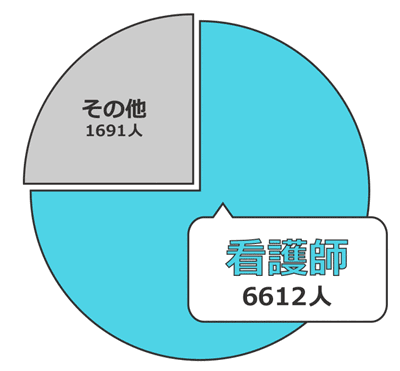
医療事故の当事者の約3/4が看護師です。
看護師は他の職種と比べて患者に関わる時間が長いですからね。
さらには患者の日常生活の援助や、治療の補助、環境整備など業務は多岐にわたります。
患者との関わりが多い分、当事者となる可能性が高くなるのは納得です。
インシデントを起こす看護師の経験年数
下のグラフは、経験年数別のインシデントの発生数を表しています。
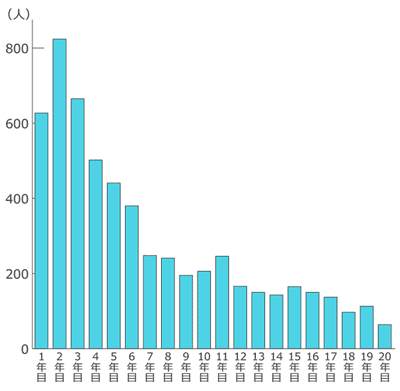
1~3年目が多いことがわかります。
新人は、目の前の業務をこなすのに必死で、確認不足になりがち。知識不足からうっかりミスも多いです。
なのに数値が少ないのは、プリセプターが見守り、ミスを事前に防止しているからです。
2年目は業務の慣れからくる余裕と、指導者が離れ独り立ちすることでミスが急激に増えます。
3年を過ぎるとミスが減少していきます。
それは経験によって、確認する習慣が身につき、危険を予測するスキルも高くなるからです。
しかし、残念ながら10年、20年と経験年数を積んでも、ミスはなくなりません。
ヒューマンエラーは必ず起こるもの。
だからこそ、ダブルチェックのルールやインシデントの共有など、職場レベルでミスの防止に取り組む必要があります。
薬剤の名前が非常に似ていて間違えやすい例
| 薬剤名の類似 | 投与すべき薬剤 | 取り違えた薬剤 |
|---|---|---|
| 頭三文字が一致 | アモキサン | アモキシシリン |
| プリンペラン | プリンク | |
| 頭二文字が一致 | アスベリン | アスペノン |
| 半夏厚朴湯 | 半夏瀉心湯 | |
| その他 | アレロック | アテレック |
| デュファストン | フェアストン |
名前は似ていますが、効用が全く違います。
医師が処方する際にも間違えることがあります。
だから看護師はただ指示通りに行うだけではいけません。
指示された薬がどんな効用なのか、なぜこの患者に処方されたのかを理解しておく必要があります。
薬剤に関するミスは全体の1割もありません。
しかし、誤薬投与は死亡事故に直結する危険性が非常に高いです。
医療事故の件数と医療事故の程度
事故の内訳(上)と、事故の程度(下)をまとめた表です。
| 事故の内訳 | 件数 |
|---|---|
| 薬剤 | 164 |
| 輸血 | 5 |
| 治療・処置 | 764 |
| 医療機器等 | 68 |
| ドレーン・チューブ | 177 |
| 検査 | 102 |
| 療養上の世話 | 962 |
| その他 | 302 |
| 合計 | 2,544 |
| 事故の程度 | 件数 |
|---|---|
| 死亡 | 209 |
| 障害残存の可能性がある(高い) | 268 |
| 障害残存の可能性がある(低い) | 685 |
| 障害残存の可能性なし | 698 |
| 障害なし | 576 |
| 不明 | 108 |
| 合計 | 2,544 |
医療事故の大半は治療・処置・療養上の世話において発生していることがわかります。
そして、医療事故の半数近くが死亡または何かしら後遺症が残る事故。
これは、毎日時間に追われる業務の中で、死亡事故につながるミスをしてしまう可能性があるということです。
まとめ
インシデントは看護師の身近にある「日常」です。
毎日、日本中、世界中で誰かがインシデントを起こしています。
データからは「どんなに気を付けてもインシデントは起こる」という事実も分かりました。
インシデントが起こればいずれ医療ミスにもつながります。
じゃあ私たち看護師はインシデントや医療ミスとどう向き合えばいいのか?
それはインシデントを減らす病院のシステムと、もしインシデントや医療ミスを起こしたとしてもしっかりフォローしてくれる職場体制が不可欠です。
看護師ならそういった職場で働きたいものですね。
⇒看護師のインシデント体験談
こんな記事も参考にどうぞ。
看護師が転職で失敗しないための準備マニュアル大損してた!看護師が知っておきたい残業代のこと
看護師を辞めるのはちょっと待ってください!